Negli ultimi quindici anni, la gestione finanziaria del Servizio Sanitario Nazionale è stata profondamente influenzata dall’introduzione dei Piani di Rientro (PdR), concepiti per ridurre i disavanzi regionali e, contemporaneamente, garantire l’erogazione dei Livelli Essenziali di Assistenza (LEA). I PdR hanno effettivamente contribuito a contenere gli squilibri di bilancio, soprattutto nel periodo 2009-2019: in media tra il 2014 e il 2019 i disavanzi totali sono stati di 325 milioni. Tuttavia, dal 2020 la tendenza si è invertita: il disavanzo totale è salito a 1 miliardo, con squilibri anche in regioni tradizionalmente solide sotto il profilo finanziario. La nota analizza congiuntamente l’evoluzione dei deficit sanitari e dei risultati LEA, misurati tramite il Nuovo Sistema di Garanzia, tra il 2017 e il 2023. Tra le regioni in PdR emergono risultati eterogenei: Campania e Lazio migliorano sia sul piano finanziario sia su quello assistenziale, mentre altre mostrano un deterioramento dei conti non sempre accompagnato da progressi nell’erogazione dei servizi. Nelle regioni non sottoposte a PdR i disavanzi rimangono contenuti, a fronte di punteggi LEA nel complesso stabili o in lieve miglioramento. L’analisi suggerisce che l’aumento dei disavanzi non implica necessariamente un miglioramento della performance nell’erogazione dei servizi; anzi, equilibrio finanziario e miglioramento delle prestazioni sanitarie tendenzialmente coesistono.
* * *
Il Servizio Sanitario Nazionale (SSN) è stato spesso caratterizzato da situazioni di squilibrio finanziario e da successivi interventi di ripiano da parte del governo. Negli anni Ottanta, i disavanzi erano nei fatti strutturali, coinvolgevano tutte le regioni, e le aspettative di ripiano dei disavanzi contribuivano a peggiorare la gestione inefficiente della spesa.[1] Per ridurre le aspettative di ripiano, provare ad efficientare la spesa e ridurre i disavanzi, i governi di quegli anni hanno, da un lato, sfruttato le regole fiscali europee introdotte con il Trattato di Maastricht, dall’altro, attribuito alle regioni risorse fiscali proprie attraverso una forma embrionale di decentramento fiscale (in particolare, attraverso l’introduzione dell’Irap e dell’Addizionale Irpef). I disavanzi sono effettivamente calati nei primi anni Novanta, fino quasi ad azzerarsi alla vigilia dell’esame di Maastricht sul bilancio pubblico del 1997. Poi, complice anche la crescita dei finanziamenti e una situazione confusa sul fronte delle risorse proprie regionali, i disavanzi hanno ripreso a crescere anche se – a differenza del passato – concentrati in particolari regioni. Nel 2006, i disavanzi sanitari regionali hanno raggiunto un picco di circa 6 miliardi, 4,3 miliardi se si considerano esclusivamente le Regioni a statuto ordinario (Fig. 1).[2] I disavanzi erano principalmente concentrati in alcune regioni: Piemonte e Liguria nel Nord Italia, e soprattutto, Lazio, Molise, Campania, Abruzzo nel Centro-Sud.
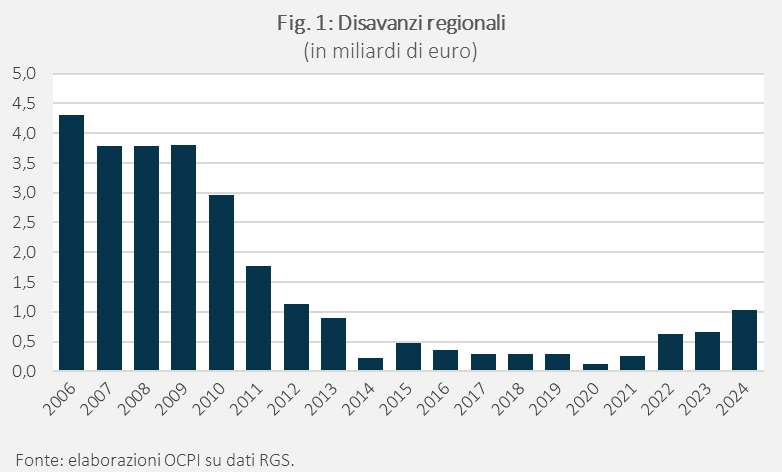
A fronte di disavanzi sanitari regionali persistenti e di un sostanziale stallo del processo di decentramento fiscale, già a partire dal 2005, lo Stato ha pensato di introdurre degli specifici accordi con le regioni finalizzati a ristabilire l’equilibrio di bilancio tramite la riduzione dei disavanzi.[3] Si tratta dei cosiddetti Piani di Rientro (d’ora in poi “PdR”), che delineavano un piano di risanamento economico-finanziario nel rispetto dei Livelli Essenziali di Assistenza (LEA).[4] Nei fatti, quindi, i PdR sono pensati come un’operazione di spending review: non si tratta di spendere meno, si tratta di spendere meglio, cercando di rispettare la fornitura dei LEA laddove le difficoltà sul fronte sanitario si accompagnano alle difficoltà sul fronte finanziario. L’evidenza descrittiva suggerisce che i PdR hanno chiaramente funzionato nel ridurre i disavanzi regionali, che, dal 2009 al 2019 (l’anno pre-pandemico) sono diminuiti di circa il 24% all’anno, in termini reali, e tra il 2014 e il 2019 sono stati stabilmente sotto i 500 milioni (su un finanziamento, nel 2019, di 114 miliardi di euro) (Fig. 1).
Dal 2020, tuttavia, i disavanzi regionali sono tornati ad aumentare: dai circa 120 milioni registrati nel 2020 si è passati a circa 1 miliardo nel 2024. Pur restando su livelli contenuti, merita attenzione la crescita in alcune regioni tradizionalmente solide sul piano finanziario, in particolare Emilia-Romagna e Toscana (Tav. 1). In Emilia-Romagna, che nel 2020 era sostanzialmente in pareggio, si registra nel 2024 un disavanzo di circa 197 milioni. In Toscana il disavanzo è salito da circa 93 milioni nel 2020 a 244 milioni nel 2024. Un’evoluzione analoga si osserva in Umbria, Basilicata e Liguria che nel 2020 non registravano squilibri di bilancio, mentre nel 2024 hanno chiuso con spese superiori alle entrate.
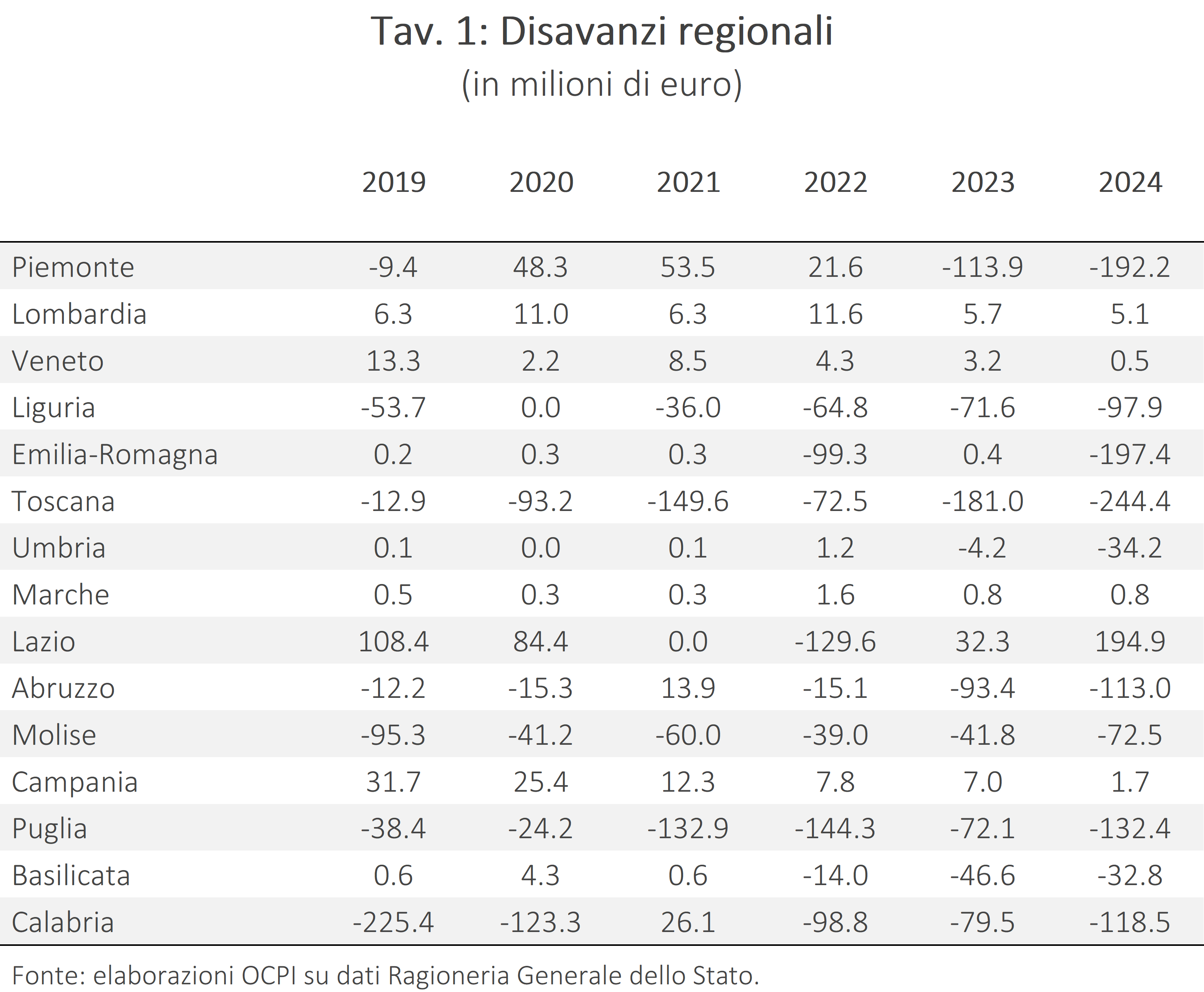
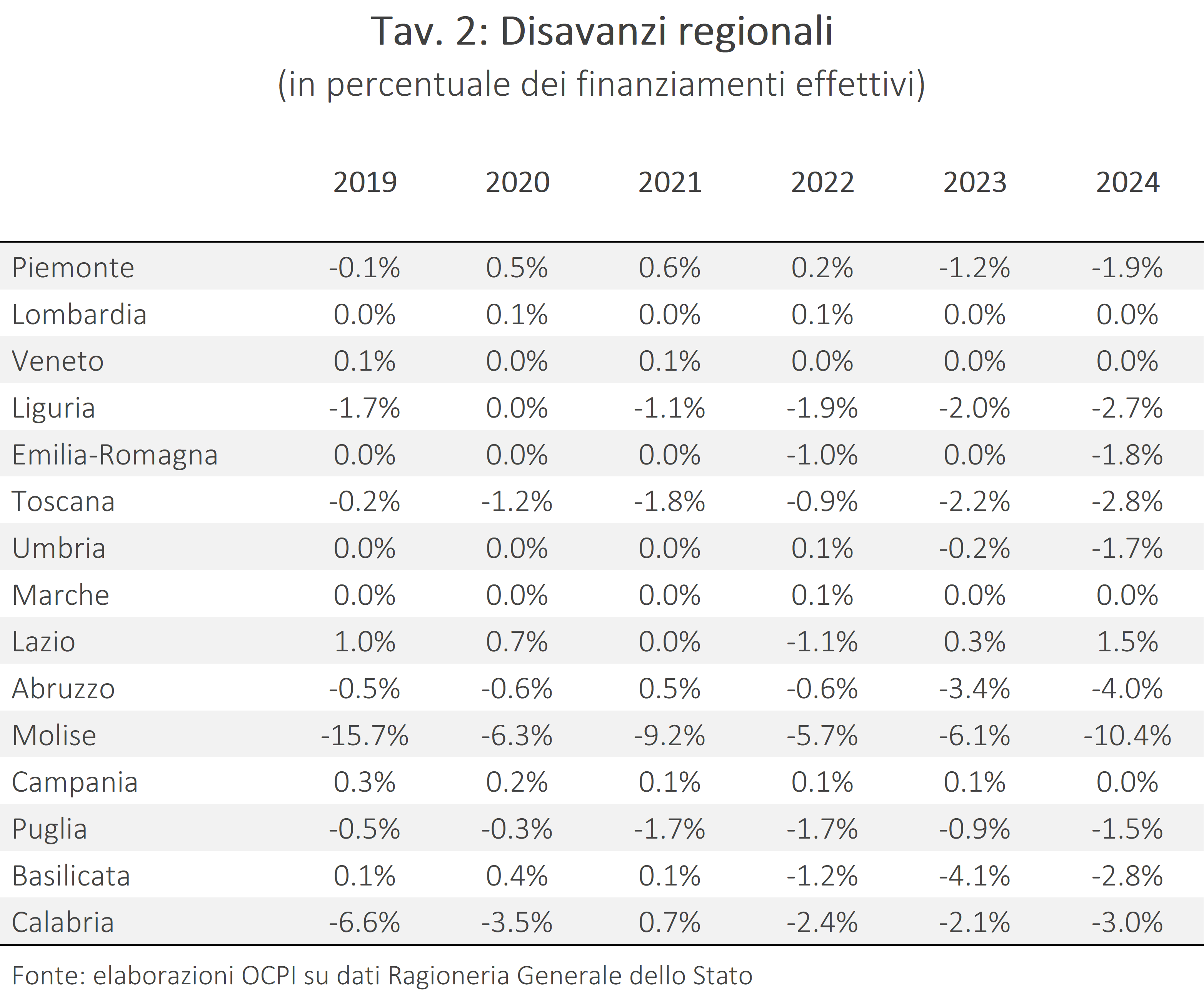
Per tutte e cinque le regioni, il disavanzo resta comunque contenuto in rapporto alle risorse disponibili , intese come somma dei finanziamenti ordinari statali e delle entrate proprie dei Servizi sanitari regionali (ticket e attività intramoenia), al di sotto del 5%, soglia oltre la quale è richiesto un piano di rientro (Tav. 2).[5] Le regioni a statuto ordinario attualmente sottoposte a piano di rientro (Abruzzo, Calabria, Campania, Lazio, Molise e Puglia), con l’eccezione di Campania e Lazio, continuano a registrare disavanzi continui dal 2022 e crescenti nel tempo.
La relazione tra disavanzi e LEA
Se dal punto di vista finanziario, la performance dei PdR nella riduzione dei disavanzi sembra accertata, più discutibile è la performance sul fronte della garanzia dei LEA. Una semplice analisi descrittiva basata sui punteggi LEA fino al 2019 sembra suggerire che il piano di razionalizzazione della spesa non abbia peggiorato la “qualità” dei servizi offerti dalle regioni misurata tramite il sistema di indicatori del monitoraggio LEA.[6] Qui proviamo a rifare lo stesso esercizio con gli indicatori del Nuovo Sistema di Garanzia (d’ora in poi “NSG”), introdotto formalmente a partire dal 2020, proprio l’anno della pandemia, ma testato anche nel periodo 2017-2019.[7]
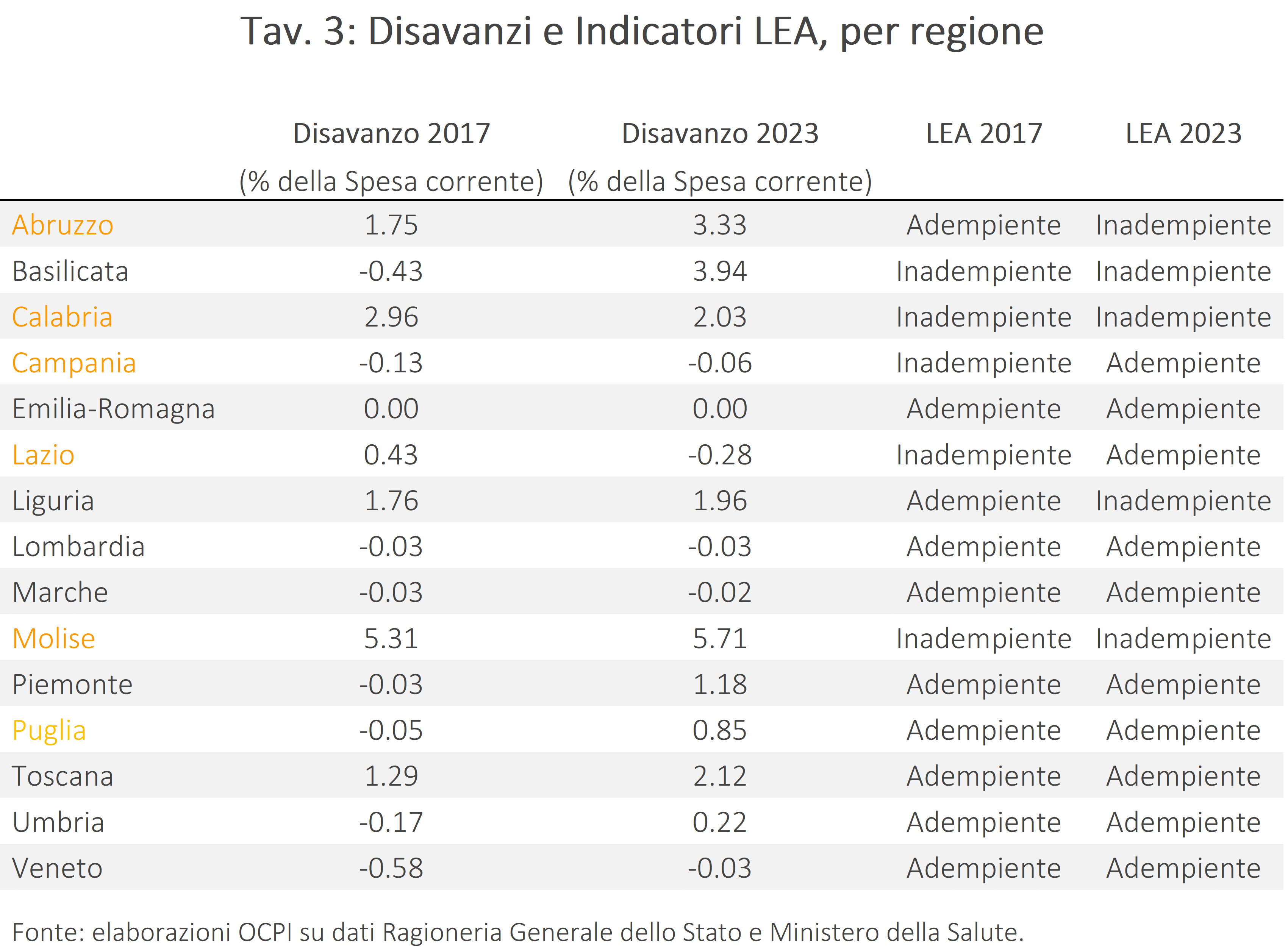
Il confronto tra 2017 e 2023 consente di valutare congiuntamente l’evoluzione dei disavanzi e quella degli indicatori LEA, distinguendo tra regioni sottoposte a Piano di Rientro (in arancione) e regioni non coinvolte (Tav. 3).
Tra le regioni sottoposte a vincoli di contenimento della spesa, la Campania e il Lazio sono riuscite a registrare, alla fine del periodo, un surplus di bilancio accompagnato da un miglioramento nei tre macro-livelli misurati dal NSG: prevenzione collettiva e sanità pubblica, assistenza distrettuale e assistenza ospedaliera.[8] In particolare, il Lazio è passato da un disavanzo dello 0,43% della spesa corrente ad un surplus dello 0,28%, migliorando la performance in due aree assistenziali (da 58 a 68 nell’area distrettuale e da 71 a 85 nell’area ospedaliera, Tav. 4) e peggiorando in una (da 86 a 63 nell’area prevenzione, comunque superiore a 60) risultando, quindi, adempiente al monitoraggio. Anche la Campania ha registrato un miglioramento significativo nelle aree assistenziali, entrambe inizialmente sottosoglia: in particolare, l’assistenza distrettuale è salita da 55 a 72 punti e quella ospedaliera da 45 a 72. L’area della prevenzione è invece diminuita di 10 punti, mantenendosi comunque sopra la soglia. Dunque, per entrambe le regioni i risultati sono coerenti con una più efficiente allocazione delle risorse disponibili.
La Calabria non ha registrato riduzioni significative del disavanzo in percentuale sulla spesa corrente, ma ha consolidato i progressi nell’area della prevenzione e migliorato l’assistenza ospedaliera; l’area distrettuale, invece, resta su livelli insufficienti, addirittura in peggioramento, passando da 47 a 40.
Contrariamente a quanto ci si aspetterebbe da un programma di razionalizzazione della spesa, Molise, Abruzzo e Puglia hanno invece peggiorato la propria situazione finanziaria. Tuttavia, solo il Molise e la Puglia combinano il peggioramento dei conti con un miglioramento dei punteggi in almeno due macroaree assistenziali. Nel caso dell’Abruzzo, il peggioramento sensibile dei conti si associa a un peggioramento di due su tre delle macroaree.
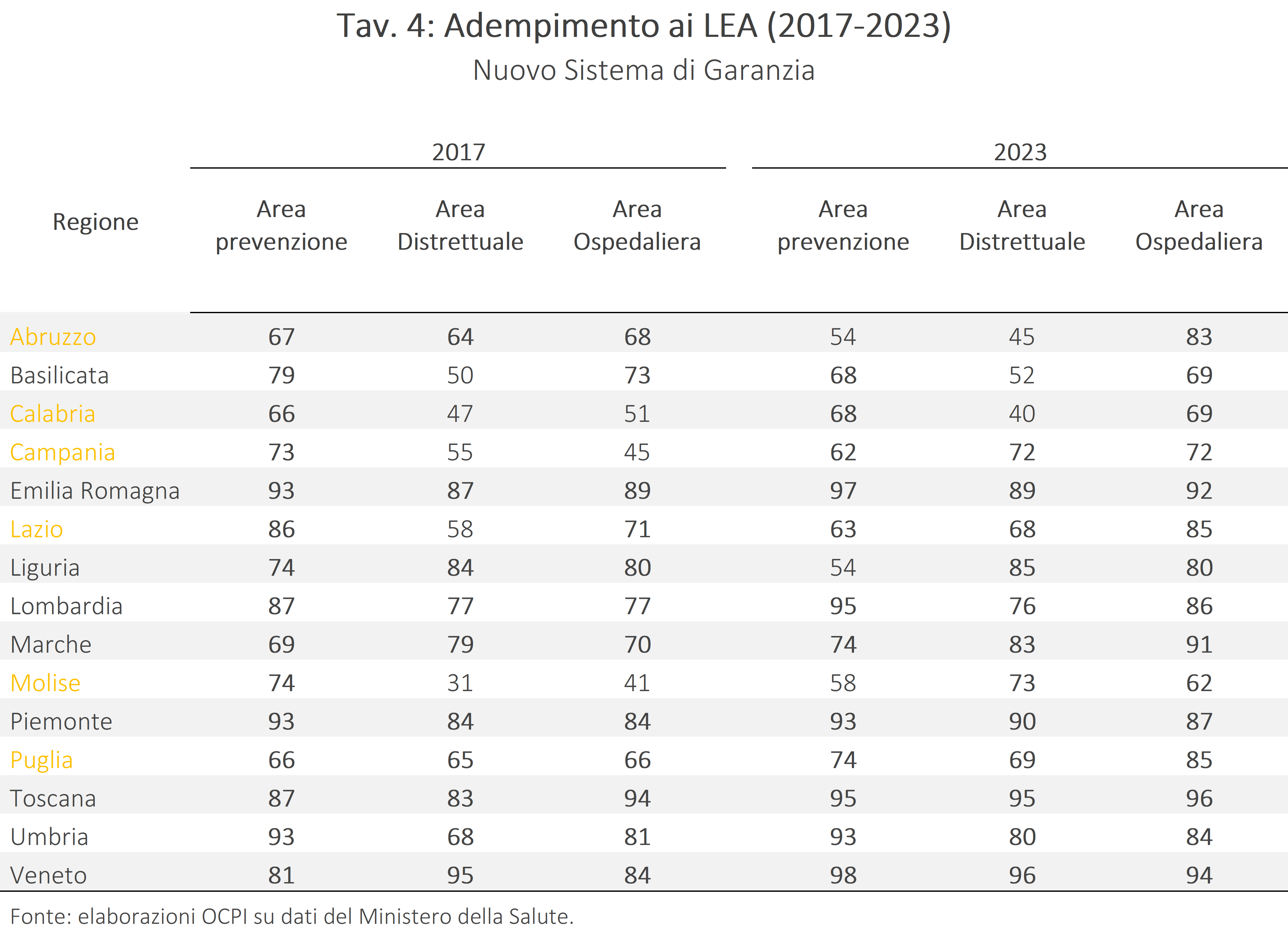
Nelle regioni non sottoposte a Piano di Rientro si osserva, tra il 2017 e il 2023, un peggioramento quasi generalizzato del saldo, pur con disavanzi che rimangono su livelli contenuti, attorno al 2% della spesa corrente (con l’eccezione della Basilicata). Sul versante dei LEA, l’andamento è nel complesso positivo: molte regioni registrano miglioramenti negli indicatori, anche se molte di esse (salvo le Marche) partivano già da livelli ampiamente sopra soglia. La Basilicata e la Liguria mostrano, invece, un netto peggioramento della performance, suggerendo che un aumento del disavanzo non comporta necessariamente un miglioramento dei servizi sanitari erogati. Al contrario, le regioni che hanno peggiorato il saldo finanziario, erano di norma già “virtuose” in precedenza e l’effetto di un maggior disavanzo sembrerebbe, se presente, piuttosto marginale. A maggior ragione se si considera che alcune regioni, come Lombardia ed Emilia-Romagna (fino al 2023), sono riuscite a migliorare le prestazioni, non registrando alcun scostamento.
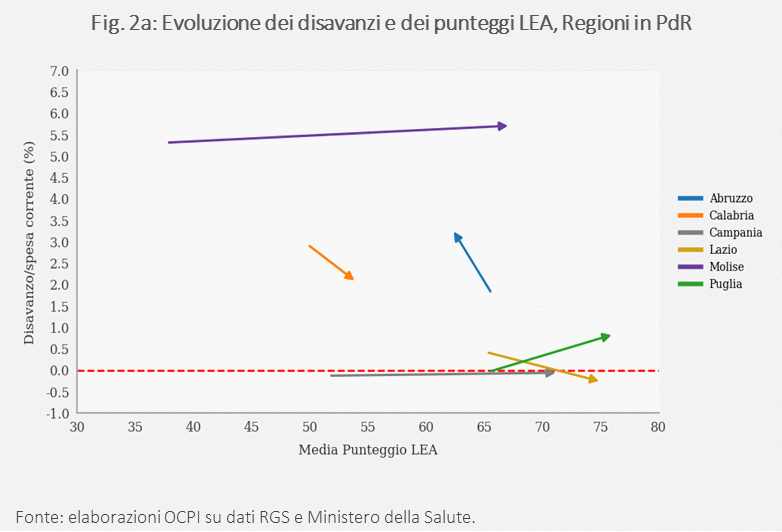
Le figure 2a e 2b offrono una rappresentazione sintetica della relazione tra disavanzi e performance nei LEA, distinguendo tra regioni sottoposte a Piano di Rientro (Fig. 2a) e regioni non sottoposte a PdR (Fig. 2b).[9] La maggior parte delle regioni in PdR registra un miglioramento del punteggio medio LEA a fronte di una riduzione del disavanzo, suggerendo che operazioni di razionalizzazione della spesa sembrano utili per allocare in maniera più efficiente le risorse e per migliorare la qualità dei servizi sanitari offerti. Un’eccezione è rappresentata dal Molise, che ha registrato un miglioramento nella performance dei LEA pur mantenendo un disavanzo sostanzialmente stabile, e comunque non in aumento, su livelli ancora rilevanti. Considerata la situazione di marcata criticità iniziale sul fronte dei LEA, è plausibile che il conseguimento della soglia minima di garanzia non potesse avvenire contestualmente a una riduzione significativa del deficit.
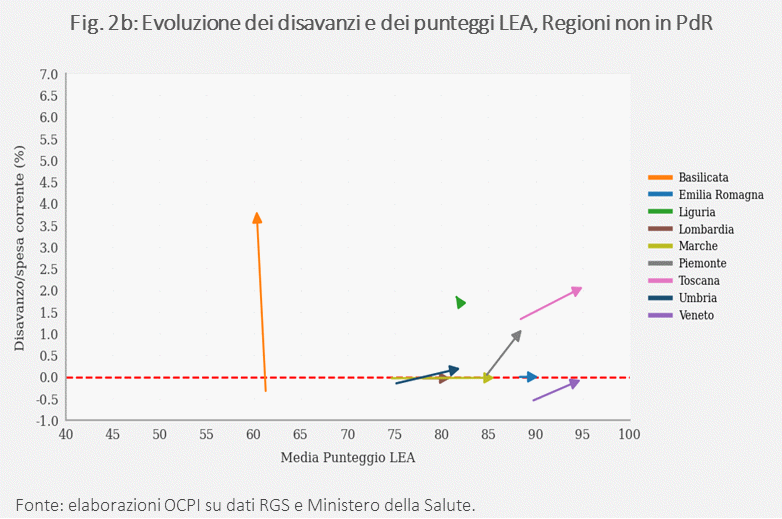
Per le regioni non sottoposte a Piani di Rientro, la maggior parte di quelle che registrano un miglioramento della performance LEA è tendenzialmente associata ad un aumento di deficit che, quando presenti, sono piuttosto contenuti. Di fatto, le uniche regioni che hanno migliorato il punteggio LEA a fronte di un peggioramento del saldo di bilancio sono Piemonte e Toscana e, comunque, su livelli inferiori al 2% della spesa corrente, suggerendo che un aumento dei disavanzi non produca un miglioramento nella qualità dei servizi.
[1] Sull’evoluzione dei disavanzi e sulle leggi di ripiano negli anni Ottanta e Novanta si veda G. Turati (2003), L’evoluzione della spesa, del finanziamento, dei disavanzi e degli interventi di ripiano nelle gestioni della sanità regionale italiana, Politiche Sanitarie.
[2] In questa nota consideriamo esclusivamente le regioni a statuto ordinario. Le province autonome di Trento e Bolzano, la Sardegna, la Valle d’Aosta e il Friuli-Venezia Giulia non ricevono finanziamenti ordinari per la sanità, ma provvedono autonomamente all’assistenza sanitaria sul loro territorio. Diversamente, la Sicilia provvede solo in parte al completo finanziamento del proprio servizio sanitario regionale (SSR). Vedi “ IL MONITORAGGIO DELLA SPESA SANITARIA”, Ragioneria Generale dello Stato, rapporto n.12, 2025.
[3] C’è evidenza empirica coerente con l’ipotesi di comportamenti opportunistici delle Regioni. Nello specifico, quando le regioni si aspettavano futuri interventi di ripianamento da parte del governo centrale, avevano incentivi più deboli a contenere la spesa. Vedi Bordignon & Turati, “Bailing out expectations and public health expenditure”, Journal of Health Economics, vol. 28(2), pages 305-321, 2009.
[4] Per un trattamento esaustivo del processo che condusse all’introduzione dei PdR e del loro funzionamento normativo vedi una nostra precedente nota: “I Piani di Rientro della sanità regionale: quali risultati finora?”, Bordignon, Coretti, Turati, 5 agosto 2019.
I Livelli essenziali di assistenza (LEA) costituiscono l’insieme dei servizi che il Servizio Sanitario Nazionale (SSN) è tenuto a fornire a tutti cittadini con le risorse pubbliche raccolte dalla fiscalità generale. Vedi “Cosa sono i LEA”, Ministero della Salute.
[5] La condizione di disavanzo strutturale che obbliga alla sottoscrizione del PdR si verifica se il disavanzo supera il 5% del finanziamento ordinario più le maggiori entrate proprie sanitarie della Regione (ticket ospedalieri o farmaceutici), oppure se il disavanzo non supera il 5%, ma né gli automatismi fiscali né altre risorse del bilancio regionale garantiscono la sua integrale copertura. Vedi “Patto per la Salute 2010-2012”, Ministero della Salute.
Gli automatismi a cui si fa riferimento sono l’innalzamento automatico delle aliquote IRAP e dell’addizionale regionale all’IRPEF (rispettivamente di 0,15 e di 0,30 punti percentuali), il blocco automatico del turn-over del personale del SSR sino al 31 dicembre del secondo anno successivo e il divieto di effettuare spese non obbligatorie per lo stesso periodo. Se gli automatismi non bastano a colmare lo squilibrio finanziario, la Regione presenta un PdR triennale.
[6] Vedi la nostra precedente nota “I Piani di Rientro della sanità regionale: quali risultati finora?”, Bordignon, Coretti & Turati, 5 agosto 2019.
[7] Il Nuovo Sistema di Garanzia (NSG) entrò in vigore dal 1° gennaio 2020 con lo scopo di valutare tre dimensioni della sanità: equità, efficacia e appropriatezza. Secondo la disposizione, la verifica degli adempimenti si basa su un totale di 88 indicatori. Fra questi, 22 costituiscono il sottoinsieme “CORE”, utile alla valutazione schematica dell’erogazione dei LEA da parte delle Regioni, mentre i restanti costituiscono il sottoinsieme “NO CORE”. Gli indicatori “CORE” sono pertinenti a tre macro-livelli: prevenzione collettiva e sanità pubblica, assistenza distrettuale e assistenza ospedaliera. Per ogni indicatore viene calcolato un punteggio da 0 a 100, con soglia di garanzia minima a 60, per ogni macro-livello. Di conseguenza, una Regione adempiente in merito ai LEA deve avere un punteggio non inferiore a 60 in tutte e tre le macroaree identificate.
[8] La prevenzione collettiva e sanità pubblica comprende tutte le attività volte a evitare l’insorgenza delle malattie e a tutelare la salute della popolazione nel suo complesso: vaccinazioni, screening oncologici, controlli su sicurezza alimentare e ambientale, prevenzione nei luoghi di lavoro e sorveglianza epidemiologica. L’assistenza distrettuale si riferisca ai servizi erogati al di fuori dei presidi ospedalieri: medicina generale, pediatria, specialistica ambulatoriale, assistenza domiciliare, consultori, salute mentale e servizi per anziani e fragili. Il terzo macro-livello è l’assistenza ospedaliera, che riguarda le prestazioni fornite negli ospedali, come ricoveri ordinari e chirurgici, pronto soccorso, interventi ad alta complessità e appropriatezza dei ricoveri.
[9] Siccome il NSG non fornisce un indicatore unico, il punteggio LEA in questo esercizio viene calcolato come media ponderata dei punteggi nei tre macro-livelli di assistenza. I pesi riflettono il finanziamento e sono del 5% per l’area di prevenzione, del 51% per l’area distrettuale e del 44% per l’area ospedaliera.


